La rétinopathie diabétique, aussi appelée œdème maculaire du diabétique, est une cause majeure de cécité qui touche 50% des patients diabétiques de type 2. Alors, comment soigner la rétinopathie diabétique ?
Les symptômes d’une rétinopathie diabétique
La rétinopathie diabétique est une atteinte de la rétine, qui survient chez une personne atteinte de diabète.
En cause : l’élévation chronique du glucose dans le sang, qui fragilise les vaisseaux sanguins de la rétine, entraînant une perte d’étanchéité. S’en suit la rupture puis l’éclatement des vaisseaux rétiniens.
La baisse d’oxygénation des zones étendues de la rétine entraîne une production de néovaisseaux très fragiles.
La vision baisse lorsque la macula est atteinte. L’évolution de la maladie est lente et débouche la plupart du temps sur une cécité.
Les facteurs de risque de la rétinopathie diabétique sont :
- l’ancienneté du diabète
- un mauvais équilibre glycémique
- un mauvais équilibre de la tension
Les périodes de puberté, d’adolescence, de grossesse, sont des périodes à haut risque chez le patient diabétique en ce qui concerne la rétinopathie diabétique.
D’autres facteurs nécessitent par ailleurs une surveillance rapprochée :
- une chirurgie de la cataracte
- une décompensation tensionnelle ou rénale
- une normalisation rapide de la glycémie
La maladie est asymptomatique au début, et peut le rester jusqu’à un stade évolué entraînant une cécité. C’est pourquoi il est important de prendre garde à la présence de troubles de la vision (lettre déformées, difficultés à passer de la lumière à l’obscurité…), quels qu’ils soient, si l’on est atteint de diabète.
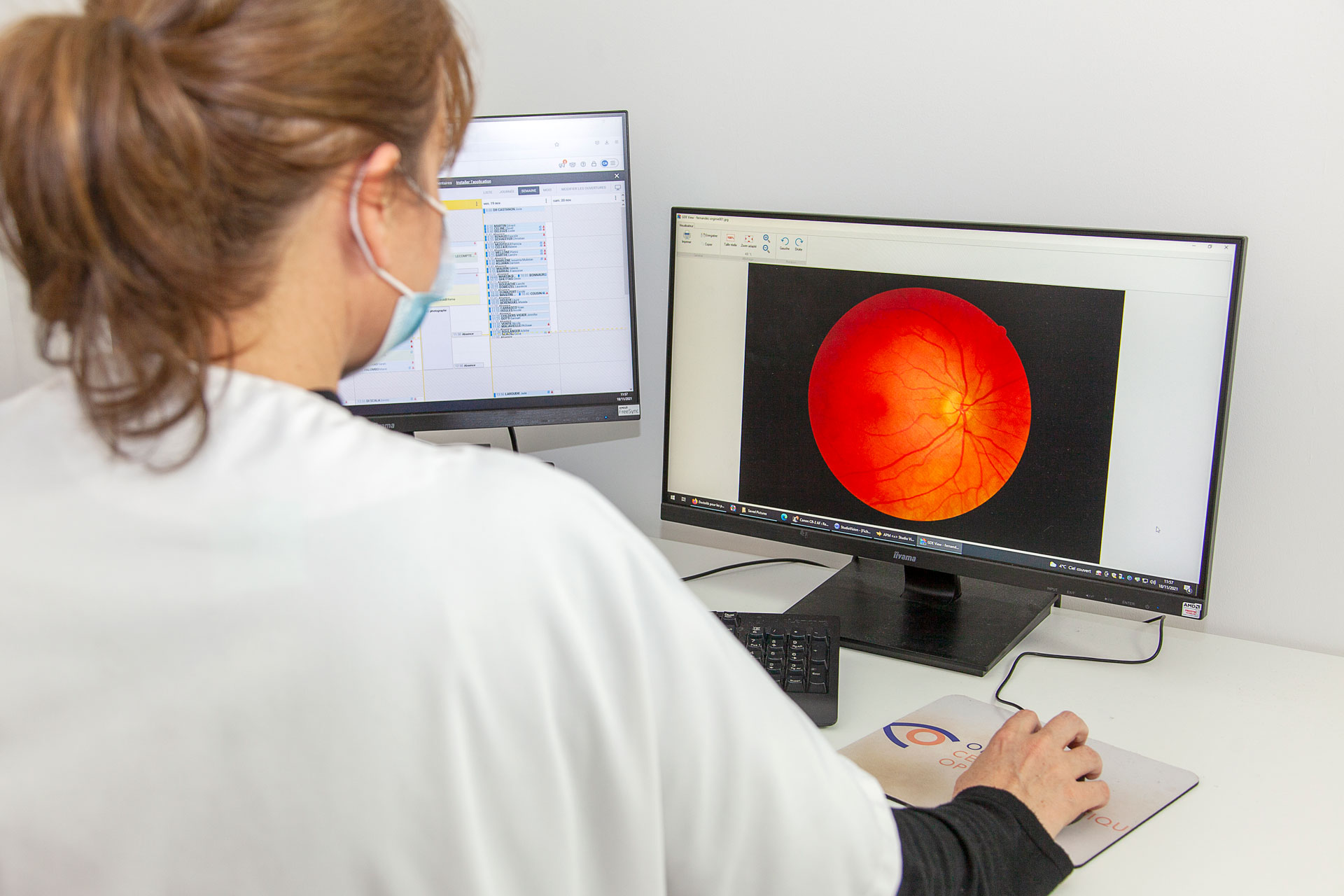
Rétinopathie diabétique : quel diagnostic et quel dépistage ?
Le meilleur moyen de prévenir l’apparition d’une rétinopathie diabétique est de se faire régulièrement dépister chez son ophtalmologue.
Un contrôle annuel permet de dépister efficacement la rétinopathie chez les patients atteints de diabète. Si la maladie est avérée, il faut procéder à des contrôles plus rapprochés.
Il faut également prêter attention à son hygiène de vie, à l’équilibre glycémique et à sa tension artérielle.
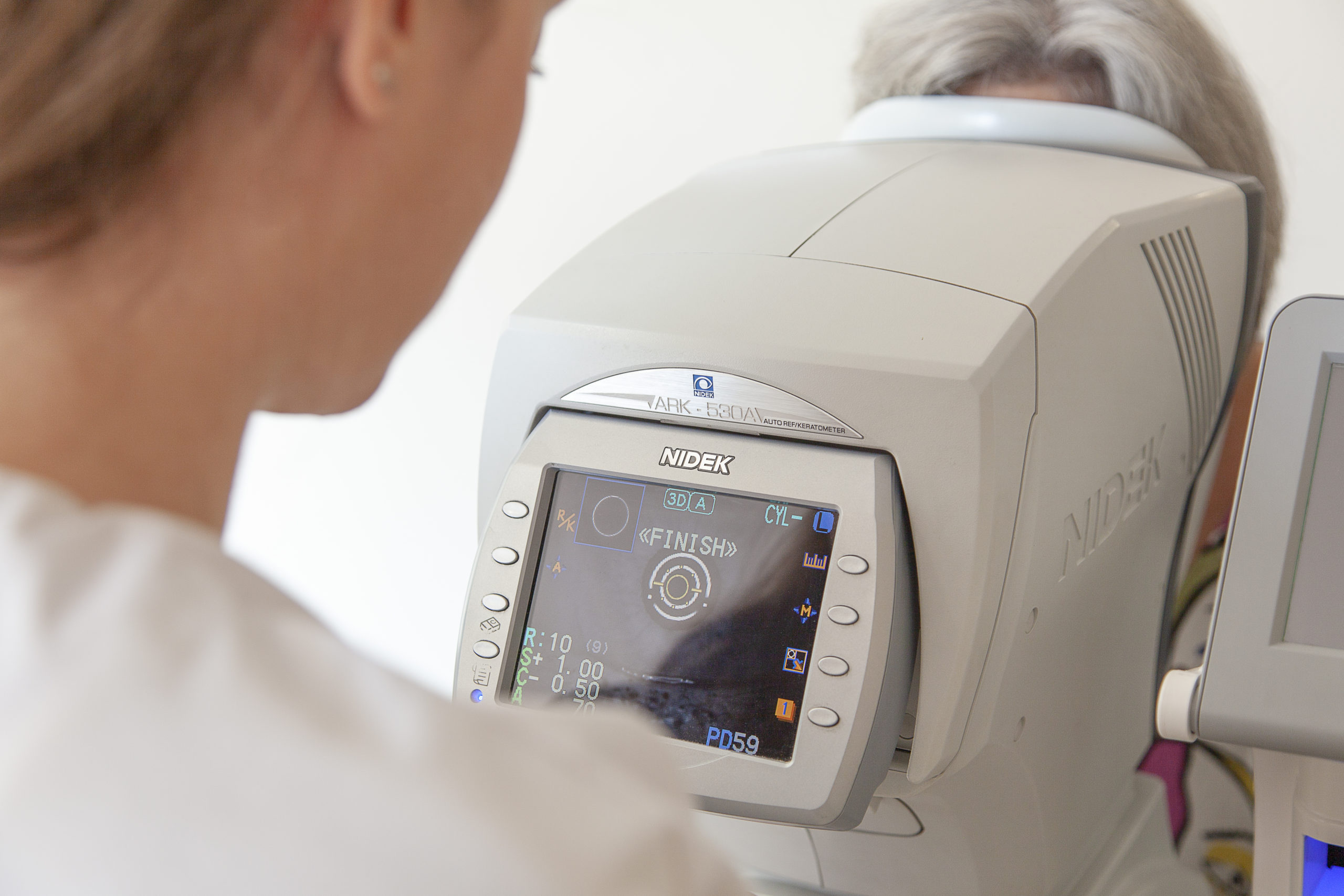
Lors d’un dépistage, l’ophtalmologue peut procéder à divers examens :
- un fond d’oeil par dilatation de la pupille
- la mesure de l’acuité visuelle
- la mesure de la tension de l’oeil
- une angiographie rétinienne par fluorescence pour observer la perméabilité des vaisseaux de la rétine
- un examen maculaire par tomographie en cohérence optique (OCT) pour préciser le degrès et la localisation de l’oedème maculaire
Le traitement de la rétinopathie diabétique
Le traitement par laser reste la meilleure solution pour inactiver la rétinopathie diabétique, lorsqu’on arrive au stade proliférant ou pré-proliférant. C’est un traitement réalisé sur environ 6 à 8 séances.
Le patient peut aussi subir une injection dans l’oeil afin d’assécher l’oedème : injection de cortisone ou d’anti-VEGF.
Enfin, si des complications apparaissent, comme une hémorragie intra-vitréenne, un décollement de rétine ou un glaucome, une intervention chirurgicale peut être réalisée par l’ophtalmologue.
